Schmerzmedizin und Angebote in BG Kliniken und Unfallbehandlungsstellen
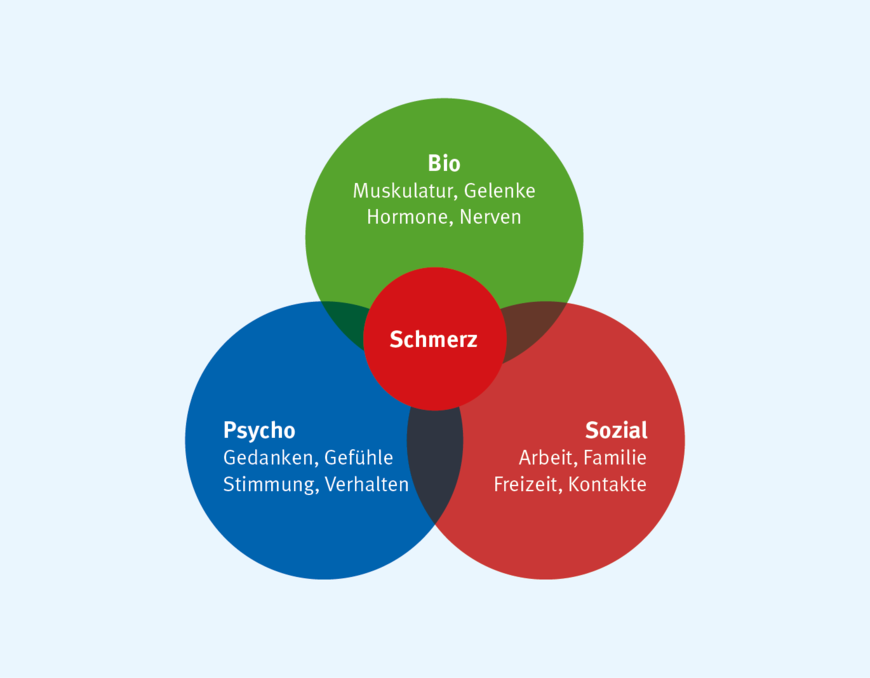
Die multifaktorielle Natur chronischer Schmerzen, die oft durch eine Mischung aus körperlichen, psychischen und sozialen Faktoren bedingt ist, erfordert einen umfassenden und multidisziplinären Therapieansatz. Der multimodalen Schmerztherapie kommt eine zentrale Rolle zu, da sie auf eine ganzheitliche Behandlung abzielt.
Die Behandlung chronischer Schmerzen ist aus mehreren Gründen schwierig. Erstens liegt die Schwierigkeit in der subjektiven Natur von Schmerz, der nicht objektiv gemessen werden kann. Schmerz ist ein persönliches Erlebnis, das durch eine Vielzahl von Faktoren beeinflusst wird, darunter körperliche Verletzungen, psychische Verfassung, soziale Umfeldbedingungen und frühere Schmerzerfahrungen. Zweitens kann die psychologische Komponente von Schmerz, einschließlich Angst, Depression und Katastrophisieren, die Schmerzempfindung verstärken und die Therapie erschweren. Zudem führt die Chronifizierung von Schmerzen oft zu Veränderungen im zentralen Nervensystem, die den Schmerz als Sinneswahrnehmung selbstständig aufrechterhalten und die Heilung weiter erschweren.
Kontextfaktoren spielen in diesem Prozess eine entscheidende Rolle. Dazu gehören psychosoziale Faktoren wie Stress, Arbeitsplatzbedingungen, soziale Unterstützung und familiäre Dynamiken, aber auch kulturelle und wirtschaftliche Aspekte. Diese Faktoren können sowohl die Entstehung als auch die Aufrechterhaltung chronischer Schmerzen beeinflussen. Eine erfolgreiche Therapie muss daher individuell angepasst werden und die spezifischen Lebensumstände und psychosozialen Faktoren der Betroffenen berücksichtigen.
Multimodale Schmerztherapie
Die multimodale Schmerztherapie verfolgt das Ziel, durch die Kombination verschiedener therapeutischer Ansätze eine umfassende und effektive Schmerzbehandlung zu ermöglichen. Sie integriert medizinische, rehabilitative, psychologische und soziale Maßnahmen, um die verschiedenen Dimensionen von Schmerz anzusprechen. Durch die Kombination von medikamentöser Behandlung, physikalischer Therapie, psychotherapeutischer Unterstützung und edukativen Maßnahmen wird ein ganzheitlicher Ansatz verfolgt, der auf die individuellen Bedürfnisse der Patientinnen und Patienten abgestimmt ist.
Besonders wichtig ist hierbei die Berücksichtigung der oben genannten Kontextfaktoren, die in die Behandlung aktiv einbezogen werden müssen. Psychologische Interventionen wie kognitive Verhaltenstherapie oder Achtsamkeitstraining können helfen, negative Denkmuster und Stress abzubauen, die zur Schmerzwahrnehmung beitragen. Physio-, Ergotherapie und Bewegungstherapie zielen darauf ab, die körperliche Funktion zu verbessern und das Schmerzverhalten positiv zu beeinflussen. Zusätzlich tragen edukative Programme dazu bei, das Verständnis für die Schmerzproblematik zu verbessern und die Betroffenen zu einem aktiven Umgang mit ihren Schmerzen zu befähigen.
Schmerztherapeutische Angebote in den BG Kliniken
Die BG Kliniken der gesetzlichen Unfallversicherung bieten neben ambulanten allgemein-schmerzmedizinischen Sprechstunden analog einer Praxis und einer interdisziplinären CRPS-Sprechstunde (CRPS = Komplexes Regionales Schmerzsyndrom) auch spezialisierte schmerztherapeutische Programme an, die auf die Bedürfnisse von Patientinnen und Patienten mit chronischen Schmerzen abgestimmt sind.
Dabei steht ein multimodaler schmerztherapeutischer Ansatz nach dem biopsychosozialen Modell im Vordergrund. Im Setting der Unfallversicherungsträger finden im Unterschied zu anderen Anbietern die Therapien mit einem höheren Maß an Einzeltherapien statt und sind daher stärker auf die individuellen Bedürfnisse der Versicherten zugeschnitten.

Multimodale stationäre Schmerzrehabilitation (SSR)
Im Rahmen der stationären multimodalen Schmerzrehabilitation werden die Versicherten in einem interdisziplinären Setting behandelt, das eine enge Zusammenarbeit zwischen „Schmerz“-Ärzten und -Ärztinnen, Psychologen, Psychologinnen, den Fachleuten der Rehabilitationsabteilung und weiteren chirurgischen und nicht chirurgischen Fachdisziplinen ermöglicht. Diese Programme sind intensiv und umfassen in der Regel einen mehrwöchigen Aufenthalt. In dieser Zeit erhalten die Versicherten eine individuell abgestimmte Therapie. Der stationäre Aufenthalt ermöglicht es, auch schwere Fälle adäquat zu behandeln, die ambulant nicht ausreichend versorgt werden können.
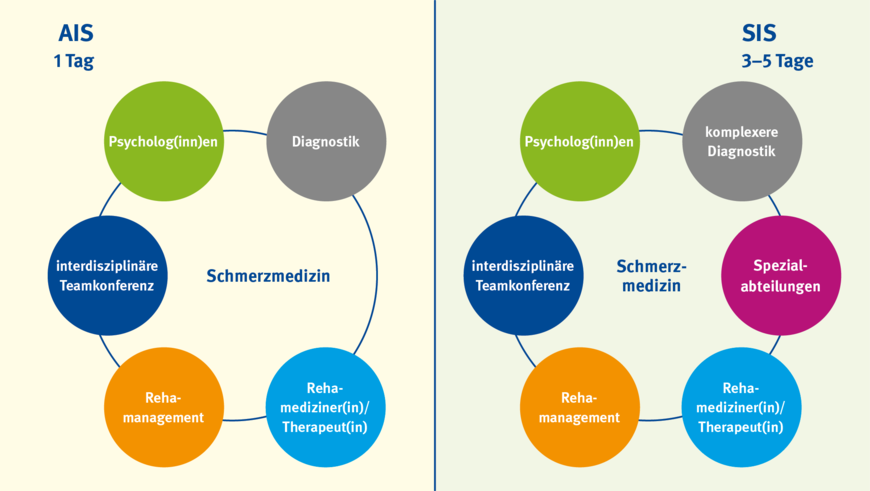
Stationäre interdisziplinäre Schmerzabklärung (SIS)
Neben der Therapie spielt die Diagnostik eine zentrale Rolle. In den BG Kliniken wird eine umfassende stationäre interdisziplinäre Schmerzabklärung angeboten, um die genauen Ursachen der Beschwerden zu ermitteln und individuelle Therapiekonzepte zu entwickeln. Diese Abklärung umfasst eine detaillierte Anamnese, körperliche Untersuchungen, bildgebende Verfahren, psychologische Assessments sowie die Möglichkeit, die Versicherten bei Bedarf in Spezialabteilungen (zum Beispiel Fußchirurgie, Sportorthopädie, Hand- und plastische Chirurgie, septische Chirurgie, technische Orthopädie, Bewegungslabor) vorzustellen. Das Ziel ist es, gemeinsam im Team ein umfassendes Bild der Schmerzsituation des Patienten oder der Patientin zu erhalten, um eine maßgeschneiderte Therapieempfehlung geben zu können. Grundsätzlich kann/sollte eine SIS einer geplanten stationären Maßnahme vorauslaufen.
Ambulante interdisziplinäre Schmerzabklärung (AIS)
Ergänzend zur stationären Abklärung bieten die BG Kliniken ambulante interdisziplinäre Schmerzabklärungen an. Dieses Angebot richtet sich an die Berufsgenossenschaften und Unfallkassen und ist für Versicherte gedacht, deren komplexe Krankheitsgeschichte eine umfassende Diagnostik und Therapieplanung erfordert. Die ambulante Abklärung umfasst ähnliche diagnostische Maßnahmen wie die stationäre Abklärung, jedoch in einem zeitlich und organisatorisch angepassten Rahmen.
Schlussfolgerung
Die multimodale Schmerztherapie stellt einen integralen Bestandteil der Behandlung chronischer Schmerzen dar, der den vielfältigen Ursachen und Einflussfaktoren gerecht wird. In den BG Kliniken wird dieser Ansatz konsequent umgesetzt, um eine umfassende und individuelle Versorgung der Versicherten sicherzustellen. Durch die Kombination aus stationären und ambulanten Angeboten sowie der Einbeziehung von Kontextfaktoren in die Therapieplanung wird eine nachhaltige Verbesserung der Lebensqualität und Schmerzbewältigung angestrebt. Dies zeigt, dass eine erfolgreiche Schmerztherapie weit über die rein medizinische Behandlung hinausgeht und eine enge Verzahnung verschiedener therapeutischer Disziplinen erfordert.
Interdisziplinäre Zusammenarbeit
Ein zentraler Aspekt der multimodalen Schmerztherapie ist die enge Zusammenarbeit verschiedener Fachdisziplinen unter Leitung der Schmerzmediziner und -medizinerinnen. Zu diesem Kreis zählen Fachleute verschiedener Fachrichtungen wie Physio- und Sporttherapie, Ergotherapie und Psychologie. Diese interdisziplinäre Teamarbeit ermöglicht eine ganzheitliche Betrachtung des Patienten oder der Patientin und die Abstimmung der unterschiedlichen Therapieansätze. Regelmäßige Teamgespräche und Fallbesprechungen sind dabei von großer Bedeutung, um den Behandlungsfortschritt zu evaluieren und gegebenenfalls Anpassungen im Therapieplan vorzunehmen.
Indikationen
Die multimodale Schmerztherapie innerhalb der gesetzlichen Unfallversicherung wird vor allem bei Versicherten eingesetzt, die unter chronischen, therapieresistenten Schmerzen leiden. Betroffene, die bereit sind, aktiv an ihrer Therapie mitzuwirken und eine langfristige Veränderung ihrer Lebensweise anzustreben, profitieren am meisten von der multimodalen Schmerztherapie.
Allgemeine Wirksamkeit und Evidenzlage
Die grundsätzliche Wirksamkeit der multimodalen Schmerztherapie ist in zahlreichen Studien belegt. Insbesondere bei chronischen Rückenschmerzen und Fibromyalgie konnte gezeigt werden, dass eine multimodale Therapie deutlich effektiver ist als eine rein medikamentöse oder monodisziplinäre Behandlung. Patienten und Patientinnen berichten über eine signifikante Schmerzreduktion, eine verbesserte körperliche Funktion und eine gesteigerte Lebensqualität.
Eine systematische Übersichtsarbeit der Cochrane Collaboration aus dem Jahr 2019 zeigt, dass die multimodale Schmerztherapie bei chronischen Schmerzen im Vergleich zu Standardbehandlungen zu einer besseren Schmerzkontrolle und einer höheren Patientenzufriedenheit führt. Darüber hinaus konnte in verschiedenen Studien nachgewiesen werden, dass multimodale Ansätze auch langfristig zu einer Reduktion von Schmerzmitteln führen können, was das Risiko von Nebenwirkungen und Abhängigkeiten verringert.
Allgemeine Herausforderungen und Zukunftsperspektiven
Trotz der nachgewiesenen Wirksamkeit ist die multimodale Schmerztherapie mit verschiedenen Herausforderungen konfrontiert. Eine der größten Hürden ist die Finanzierung der Therapie, da diese in vielen Gesundheitssystemen nicht ausreichend abgedeckt ist. Die aufwendige interdisziplinäre Zusammenarbeit und die lange Therapiedauer erfordern erhebliche Ressourcen, die nicht immer zur Verfügung stehen. Zudem ist die Verfügbarkeit von multimodalen Schmerztherapieeinrichtungen regional unterschiedlich, was den Zugang für viele Patienten und Patientinnen erschwert.
Ein weiterer wichtiger Punkt ist die individuelle Anpassung der Therapie. Da jeder Mensch unterschiedliche Bedürfnisse und Voraussetzungen mitbringt, ist eine standardisierte Therapie oft nicht zielführend. Zukünftig wird es daher vermehrt darum gehen, personalisierte Therapieansätze zu entwickeln, die noch stärker auf die spezifischen individuellen Anforderungen der Patienten und Patientinnen eingehen.
Die Weiterentwicklung der multimodalen Schmerztherapie könnte zudem durch den Einsatz moderner Technologien unterstützt werden. Telemedizinische Ansätze und digitale Gesundheitsanwendungen könnten helfen, die Therapie flexibler zu gestalten und auch in ländlichen Gebieten zugänglich zu machen. Zudem könnten digitale Schmerz-Tagebücher und Apps zur Schmerzbewältigung einen wertvollen Beitrag zur Selbstkontrolle und zur Verstärkung der Therapieeffekte leisten.
Fazit
Die multimodale Schmerztherapie stellt einen wirkungsvollen und ganzheitlichen Ansatz zur Behandlung chronischer Schmerzen dar und schließt auch die Versicherten mit ein, die aufgrund ihrer schmerzhaften Beschwerden ungeeignet sind für andere stationäre muskuloskelettale Rehaverfahren der gesetzlichen Unfallversicherung wie BGSW (Berufsgenossenschaftliche Stationäre Weiterbehandlung) oder KSR (Komplexe Stationäre Rehabilitation). Durch die Kombination verschiedener Therapieformen und die enge interdisziplinäre Zusammenarbeit können nicht nur die Schmerzen selbst, sondern auch die damit verbundenen psychischen und sozialen Beeinträchtigungen effektiver behandelt werden als im ambulanten Setting.
Unter den Aspekten der Diagnostik und des multidisziplinären Ansatzes ist die Implementierung der beiden oben genannten Assessments sicher ein guter Weg, um die individuellen Bedürfnisse der Versicherten im Heilverfahren zukünftig noch besser abbilden zu können.
Neue Entgelte im ambulanten Bereich
Um die Versorgung von gesetzlich Unfallversicherten mit Schmerzsyndromen auch im niedergelassenen Bereich zu unterstützen, ist ab dem 1. Juli 2024 die Abrechnung von neuen Entgelten zur Behandlung dieser Versichertengruppe in ambulanten schmerzmedizinischen Praxen möglich (Nr. 6000 ff. UV-GOÄ).
Zielgruppe sind Versicherte, bei denen eine Chronifizierung vermieden werden soll, oder Patientinnen und Patienten, bei denen trotz vorliegender Schmerzsyndrome eine berufliche oder soziale Wiedereingliederung angestrebt wird.
Die Abrechnung der neuen Entgelte ist auf ambulante Schmerzmedizinerinnen und Schmerzmediziner begrenzt, die nachweisen, dass sie die Anforderungen an die Qualitätsvereinbarung nach § 135 Abs. 2 SGB V erfüllen. (Dr. Ute Polak)


