Gehirnerschütterung – die unterschätzte Gefahr
Früherkennung schützt vor schweren Spätfolgen: ZNS – Hannelore Kohl Stiftung und VBG ergänzen Informationsangebot mit neuen Funktionen der GET-App
Ob beim Sport, in der Freizeit, bei der Arbeit oder im Haushalt: Überall und jederzeit besteht bei Stürzen und Zusammenstößen das Risiko einer Gehirnerschütterung. Sie kann vereinfacht als „Kurzschluss“ innerhalb der Nervenzellen aufgefasst werden, woraus eine meist kurz andauernde Leistungsstörung des Gehirns mit vielfältigen Symptomen resultiert. Anders als irrtümlich angenommen, ist sie nicht zwingend mit einer Bewusstlosigkeit oder Erbrechen verbunden. Weil sie nicht sichtbar ist, wird sie oft als Bagatelle abgetan. Doch eine Gehirnerschütterung ist eine ernst zu nehmende Verletzung, die weitreichende Auswirkungen haben kann. Als Folge einer nicht erkannten Gehirnerschütterung klagen betroffene Personen zum Beispiel auch Monate später noch über Beschwerden. Frühzeitiges Erkennen und korrekte Behandlung sind deshalb wichtig.
Die ZNS – Hannelore Kohl Stiftung und die Verwaltungs-Berufsgenossenschaft (VBG) haben mit Unterstützung von ausgewiesenen Fachleuten die 2016 veröffentlichte Gehirnerschütterungs-Test-App (GET-App) weiterentwickelt. Sie ist für den Mannschafts- und Schulsport konzipiert, aber auch über den Sport hinaus einsetzbar, um Einzelpersonen oder Gruppen zu testen. Alle ab dem Alter von etwa zwölf Jahren können die App bedienen. Auch ohne medizinische Fachkenntnisse lässt sich bei Bedarf ein Test mithilfe der App durchführen und anhand der Daten entscheiden, ob der Verdacht auf Gehirnerschütterung vorliegt und eine ärztliche Abklärung zur weiteren Diagnose erforderlich ist.
Wird eine Gehirnerschütterung ignoriert, ist die betreffende Person einem erhöhten Unfallrisiko ausgesetzt. Durch Einschränkungen der Koordination, Konzentration und des Sehvermögens besteht zum Beispiel die Gefahr, sich weitere Verletzungen zuzuziehen etwa bei einem Sturz, bei der Bedienung von Maschinen oder auch im Straßenverkehr.
Die App wird wie die vielen weiteren Informationsmaterialien der Initiative „Schütz Deinen Kopf!“ kostenfrei zum Download zur Verfügung gestellt.
Leistungsmerkmale der GET-App
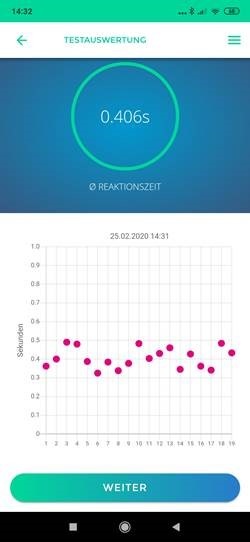
Im Sport werden 40 bis 60 Prozent der Gehirnerschütterungen nicht erkannt, weil die Sportlerinnen und Sportler das Spiel fortsetzen wollen und ihre Beschwerden deshalb herunterspielen. Mit der GET-App kann schnell, zuverlässig und unabhängig von einer Selbsteinschätzung beurteilt werden, ob der Verdacht auf eine Gehirnerschütterung besteht. Statt einer vagen, subjektiven Aussage der betroffenen Person erhält man anhand der unterschiedlichen Tests Daten, die den Verdacht erhärten oder entkräften können. Von Expertinnen und Experten aus der Unfall- und Neurochirurgie ausgemachte Symptome, die auf eine Erschütterung des Gehirns hinweisen, werden dabei berücksichtigt. Abgefragt und bewertet werden die Orientierung, das Gedächtnis, die Reaktionsschnelligkeit sowie Augen- und Gleichgewichtsfunktionen.

Baseline-Werte für Teammitglieder
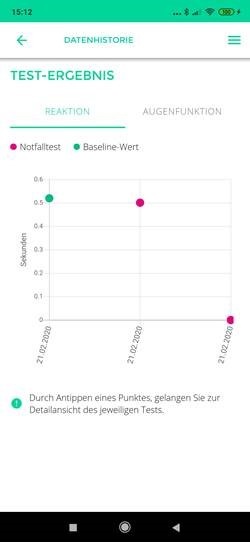
Ein besonderes Feature der GET-App ist die Erfassung und Speicherung von individuellen Baselines – Ruhewerten, die im unbeeinträchtigten Zustand erhoben werden. Bei Sportarten wie Fußball oder Eishockey, wo das Risiko wiederholter Gehirnerschütterungen besteht, können Baseline-Werte im gesunden Zustand für jedes Teammitglied ermittelt und gespeichert werden, um bei einem Verdacht auf Gehirnerschütterung schnell Veränderungen der Reaktionszeit und der Augenfunktion festzustellen und beurteilen zu können.
Technische Parameter
Für eine anonyme Nutzung sowie die Nutzung durch Einzelpersonen ohne Speicherung von Baseline-Werten ist keine Registrierung erforderlich. Um die Teamversion der App zu nutzen und/oder Baseline-Werte zu speichern, ist zunächst eine Registrierung mittels E-Mail-Adresse und Passwort erforderlich. Die ausführlichen Informationen zum zugrunde gelegten Datenschutzkonzept sind jederzeit über das Menü nachlesbar. Es wurden die strengen Anforderungen der aktuell gültigen Datenschutz-Grundverordnung (DSGVO) berücksichtigt. Trainerinnen und Trainer oder Gruppenleiterinnen und -leiter können anschließend Gruppenprofile anlegen. Die GET-App ist so konzipiert, dass jedes einzelne Teammitglied – bei Kindern und Jugendlichen die jeweiligen Erziehungsberechtigten – der Speicherung der Daten zustimmen müssen. Sollten Daten durch Trainerinnen und Trainer oder Gruppenleiterinnen und -leiter geändert werden, wird die betroffene Person automatisiert per E-Mail über die Bearbeitung der Daten informiert. Eine ungewollte Manipulation von Daten ist dadurch nahezu ausgeschlossen. Zudem hat jede registrierte Nutzerin und jeder registrierte Nutzer, egal ob Einzelperson oder Teammitglied, jederzeit das Recht, die eigenen Daten aus der Datenbank zu löschen.
Medizinischer Hintergrund
Gehirnerschütterungen gewinnen vor allem im Sport zunehmend an Bedeutung. In den vergangenen Jahren wurden Begriffe wie „The Silent Epidemic“ und „Concussion Burden“ geprägt, die auf die zunehmende Häufung und Relevanz hinweisen.
Gehirnerschütterungen werden dabei in der Regel durch die Betroffenen selbst, aber auch durch Ärztinnen und Ärzte zu häufig als eine leichte Verletzung eingeschätzt und damit in ihren Konsequenzen unterschätzt. Und das trotz möglicherweise deutlichem Einfluss auf die allgemeine Gesundheitsprognose und hinsichtlich aktueller oder langfristiger Sportfähigkeit. Die Rate übersehener beziehungsweise nicht berichteter Gehirnerschütterungen wird mit durchschnittlich 40 Prozent angegeben. Gerade im Breitensport und Schulsport ist mit einer deutlich höheren Rate zu rechnen.
Der Begriff Gehirnerschütterung ist nicht eindeutig definiert. Meist wird sie unter dem Oberbegriff leichtes Schädelhirntrauma (SHT) subsummiert oder entspricht diesem sogar.
Grundbedingung einer Gehirnerschütterung ist die neurologische Funktionsstörung
Die klinischen Symptome und Zeichen dürfen nicht durch Drogen, Alkohol oder Medikamente erklärbar sein beziehungsweise durch Verletzungen zum Beispiel der Halswirbelsäule oder psychologische Faktoren und Begleiterkrankungen bedingt sein. Ein genauer Verletzungsmechanismus, der zu einer Gehirnerschütterung führt, ist nicht bekannt. Im Allgemeinen wird zwischen direkter Krafteinwirkung auf den Kopf mit Gefahr einer direkten Hirnschädigung am Anprallort und indirekten Krafteinwirkungen durch Kraftübertragung aus der Peripherie des Körpers unterschieden. Entsprechend können unterschiedliche Hirnareale geschädigt werden, was das breite Symptomspektrum erklärt.
Es kommt zu einer Energiekrise/-einschränkung lokaler/beteiligter Hirnregionen mit einem potenziellen Risiko unter anderem für die Leitungsbahnen im Gehirn in der kurz- bis mittelfristigen Erholungsphase der Gehirnerschütterung.
Symptomatik
Der vielfältige Symptom-Komplex besteht aus vier Symptom-Clustern:
- Klinische Symptome sind Kopfschmerzen (70 bis 80 Prozent), Schwindel (34 bis 70 Prozent), Übelkeit/Erbrechen (20 bis 40 Prozent), Nackenschmerzen (rund 20 Prozent), Schwäche/Müdigkeit (20 bis 50 Prozent), visuelle Störungen (etwa 20 Prozent) und Empfindlichkeit gegenüber Licht und Lärm (10 bis 60 Prozent).
- Kognitive Symptome sind unter anderem ein geistig „nebliges“ Gefühl, eine mentale Verlangsamung, Konzentrations- und Erinnerungsschwierigkeiten, vermehrte Vergesslichkeit, Verwirrtheitszustände sowie ein verlangsamtes Antworten auf Fragen und wiederholtes Fragen.
- Verhaltensauffälligkeiten können unter anderem eine vermehrte Reizbarkeit, Nervosität oder Traurigkeit, eine vermehrte Emotionalität, einen Verlust der Impulskontrolle und mangelndes Interesse an Aktivitäten umfassen.
- Im Verlauf auftretende Störungen des Schlafverhaltens können eine vermehrte Schläfrigkeit, die Notwendigkeit von weniger oder mehr Schlaf als üblich und Probleme beim Einschlafen sein.
Diese Symptome und Zeichen verbessern sich in der Regel mit der Zeit und sind keine Hinweise auf einen dauerhaften Schaden des Gehirns. Meist verschwinden sie, ohne dass eine spezielle Therapie notwendig ist.
Zudem wird zwischen akuten Zeichen einer Gehirnerschütterung, die meist in Sekunden bis Minuten vorhanden sind, und späteren Zeichen, die häufig erst nach Stunden bis Tagen auftreten, unterschieden.
Um schwere langfristige Störungen zu vermeiden, ist die Früherkennung einer Gehirnerschütterung von zentraler Bedeutung.
Gerade im Sport ist eine schnelle Beurteilung nach standardisierten Kriterien am Spielfeldrand („Sideline“) erforderlich und empfehlenswert, wenn der Verdacht einer Gehirnerschütterung im Raum steht.
In den vergangenen Jahren wurden verschiedene primäre Analyseinstrumente etabliert: Glasgow Coma Scale (GCS), Post Concussion Symptom Scale (PCSS), SAC (Standardized Assessment of Concussion), BESS-Konzept (Balance Error Scoring System), King-Devick-Test und das Testen der Reaktionszeit.
Hauptnachteil ist ein relativ hoher Zeitbedarf von 15 bis 20 Minuten auch für computerbasierte Testbatterien. Mit einem einfachen 70-Sekunden-App-basierten Test besteht eine geeignete Alternative.

Akut-Evaluation
Die klinische und neurologische Einschätzung einer Person mit Gehirnerschütterung wird häufig nicht ausreichend durchgeführt, da eine Beurteilung neuro-kognitiver Folgen noch regelhaft unterbleibt.
Aufgrund der prognostischen Relevanz sollten anamnestisch die Anzahl bereits erlittener Gehirnerschütterungen und die damalige Symptomdauer abgefragt werden und ob ein geringeres Trauma zur erneuten Gehirnerschütterung führte. Zusätzlich sollte speziell nach Bewusstlosigkeit oder Erinnerungsstörungen für den Zeitraum vor und nach der Verletzung gefragt werden (retrograde/antegrade Amnesie).
Ein neurologischer Befund sollte orientierend eine Beurteilung von Hirnnervenfunktionen, grober Kraft und Sensibilität, Ganganalyse und Koordination umfassen. Die Gleichgewichtstestung wird nach einer Gehirnerschütterung als wesentlich angesehen.
Radiologische Diagnostik
Die radiologische Diagnostik dient dem Ausschluss oder der Bestätigung struktureller Folgen. Mit den New Orleans Criteria und der Canadian CT Head Rule liegen validierte Kriterien zur Durchführung einer cranialen Computertomografie (CCT) vor.
Im Sport sind dies eine länger anhaltende Erinnerungsstörung für die Zeit nach dem Unfall, eine Erinnerungsstörung länger als 30 Minuten für die Zeit vor dem Unfall, Hinweise auf Verletzung(en) oberhalb des Schlüsselbeins inklusive Schädelfraktur, ein persistierender (heftiger) Kopfschmerz, Erbrechen und jedes fokal-neurologische Defizit.
Im Gegensatz zum CCT zeichnet sich die Magnetresonanztomografie (MRT) durch eine erhöhte Sensitivität für strukturelle und axonale Schäden aus. Weitere radiologische Untersuchungen befinden sich noch im frühen Stadium der Entwicklung zur Beurteilung der Gehirnerschütterung.
Serum-Biomarker, wie Serumprotein S100b und neuronenspezifische Enolase (NSE), sind nach Gehirnerschütterung und leichtem SHT erhöht. S100b ist ein sensibler Marker für Hirnschäden, aber nicht sehr spezifisch, da es auch nach körperlicher Belastung erhöht ist. Eine zusätzliche neuropsychologische Testung kann unterstützend erfolgen und die Verlaufsbeurteilung nach Gehirnerschütterung erleichtern.
Akut-Verlauf
Regelhaft kommt es innerhalb kurzer Zeit zur vollständigen Symptomerholung. Eine vollständige klinische Symptomerholung, kognitive und Gleichgewichtserholung erfolgen typischerweise innerhalb einer Woche. Häufiger wird eine schnellere klinische Erholung als eine neuro-kognitive Erholung beobachtet.
Neuro-kognitive Symptome sind aber wie die klinische Symptomatik selbst limitierend und meistens nach zwei bis 14 Tagen vollständig verschwunden. In 85 Prozent der Fälle besteht die Symptomatik nach Gehirnerschütterung maximal eine Woche und in 97 Prozent besteht vollständige Symptomfreiheit nach einem Monat. Eine komplette Symptomerholung erfolgt typischerweise spätestens innerhalb von drei bis zwölf Monaten.
Häufige initiale Symptome, die eine verlängerte Erholungsphase bedingen können, können primär vorhandene erhebliche Kopfschmerzen, Schwäche, Müdigkeit und das Vorliegen einer Amnesie sowie eine pathologische neurologische Untersuchung sein.
Eine früher bereits erlittene Gehirnerschütterung birgt ein bis zu dreifach erhöhtes Risiko und bei Vorliegen einer Bewusstlosigkeit im Rahmen der Erst-Gehirnerschütterung sogar ein sechsfach erhöhtes Risiko für eine erneute Gehirnerschütterung. Mehrfach-Gehirnerschütterungen verlängern die Erholungsphase und scheinen stärkere Symptome auszulösen. Frauen leiden häufig unter stärkeren Symptomen und einer verlängerten Rekonvaleszenz. Das Vorliegen einer retrograden/antegraden Amnesie (siehe oben) bewirkt zehnmal beziehungsweise viermal häufiger eine stärkere klinische Symptomatik und eine verzögerte Rekonvaleszenz. Vorbestehende hirn-funktionelle Störungen können die Erholungsphase verlängern: Angstzustände und/oder Depression, Lernstörungen oder Migräne können zu vermehrter Müdigkeit, Verstärkung einer Depression und Angstzuständen sowie vermehrten kognitiven Beschwerden führen. Eine vorbestehende Lernstörung kann durch eine Gehirnerschütterung verstärkt werden. Daneben kann eine zu frühe Belastung die Erholung verzögern.
Kinder und Jugendliche weisen statistisch gegenüber Erwachsenen eine verlängerte Erholungsphase auf. Deshalb sollte gerade bei Kindern keine Wiederaufnahme sportlicher Betätigungen (Return to Play) am selben Tag erfolgen.

Wiederaufnahme von Schule/Beruf/Sport
Insbesondere Kinder können in ihrer Erholung deutlich eingeschränkt sein. Durch zu frühe und zu ausgedehnte Teilnahme am Unterricht können Symptome verschlechtert werden. Eine gestaffelte, schrittweise Schulbelastungserprobung sollte deshalb als Option angedacht werden.
Der Wiederaufnahme von Schule und Beruf kommt eine entscheidende primäre Bedeutung zu. Erst im zweiten Schritt sollen Freizeitaktivitäten (vor allem Sport) erprobt werden.
Erste Erfahrungen wurden im sportlichen Bereich gemacht. Die Wiederaufnahme sportlicher Betätigungen (Return to Play) basiert auf dem normalen Erholungsverlauf sowie der klinischen Beurteilung und Symptomatik, der neuropsychologischen Bewertung und der Gleichgewichtstestung. Jeder Mensch nach Gehirnerschütterung sollte in Ruhe und nach entsprechender Belastung klinisch und kognitiv komplett symptomfrei sein, bevor Arbeits- oder Sportfähigkeit besteht!
International hat sich ein sechsstufiges gestaffeltes Protokoll etabliert. Danach vergehen vom Tag des Unfalls meist mindestens sechs Tage bis zur Arbeits- oder Sportfähigkeit, entsprechend der Mindestzeit für die Erholung der Nervenzellen. Zunehmend kommen auch kombinierte Protokolle, die die Wiederaufnahme von Schule/Beruf und Sport integrieren, zur Anwendung.
Vulnerabilität
In der unmittelbaren posttraumatischen Phase nach einer Gehirnerschütterung ist das Gehirn besonders anfällig aufgrund der noch andauernden unfallbedingten Veränderungen. Es besteht ein deutlich erhöhtes Risiko, eine weitere Gehirnerschütterung zu erleiden.
Therapie
Zunächst wird allgemein körperliche und geistige Ruhe empfohlen, um die gestörten Zellen nicht noch mit schulischer kognitiver Arbeit zu stressen und damit den Erholungsprozess zu verlängern. Kognitive Ruhe beinhaltet die Vermeidung/Verringerung des Lesens, der Computernutzung, von SMS, Fernsehen oder Filmen, Videospielen und mentalen Aktivitäten. Die vollständige Ausschaltung kognitiver Reize wird nicht empfohlen. Entscheidendes Ziel ist es, die körperlichen und geistigen Reize so zu modifizieren, dass keine Symptomatik ausgelöst oder verstärkt wird.
Mittel- und Langzeitprobleme
Es gibt zunehmend Hinweise, dass nicht jede Gehirnerschütterung folgenlos ausheilt. Bei Kindern und Jugendlichen dauerte die Symptomatik altersunabhängig durchschnittlich anderthalb Monate an. Auch scheinen ein erhöhtes Risiko für das Erleiden weiterer Verletzungen im ersten Jahr nach einer Gehirnerschütterung sowie ein Zusammenhang zu neurodegenerativen Erkrankungen wie Alzheimer oder Demenz zu bestehen.
Weiterführende Informationen
Website der Initiative „Schütz Deinen Kopf“: www.schuetzdeinenkopf.de/LSHT_home/
Download-Übersicht für GET-App in den gängigen App-Stores: www.schuetzdeinenkopf.de/LSHT_home/LSHT_app/
Informationen für medizinische Fachkräfte: www.schuetzdeinenkopf.de/LSHT_info_mediziner/
Website der ZNS – Hannelore Kohl Stiftung: www.hannelore-kohl-stiftung.de/
Literatur
Gänsslen, A.; Krutsch, W.: Vorsicht Gehirnerschütterung! In: Der Hausarzt, Ausgabe 19/2016
Gänsslen, A.; Schmehl, I.: Die „leichte“ Gehirnerschütterung im Sport – Handlungsempfehlung. In: Bundesinstitut für Sportwissenschaft (Hrsg): Leichtes Schädel-Hirn-Trauma im Sport, Bonn 2015
Rickels, E.; von Wild, K.; Wenzlaff, P.; Bock, W. J. (Hrsg.): Schädel-Hirn-Verletzung – Epidemiologie und Versorgung, Ergebnisse einer prospektiven Studie, München 2006
Statistisches Bundesamt (Hrsg.): Gesundheitsbericht Bund ’98, Wiesbaden 1998
Teasdale, F.; Jennett, B.: Assessment of coma and impaired consciousness. A practical scale. In: Lancet, Band 2, 1974, S. 81–84
Verwaltungs-Berufsgenossenschaft (VBG) (Hrsg): VBG-Sportreport 2017 – Analyse des Unfallgeschehens in den zwei höchsten Ligen der Männer: Basketball, Eishockey, Fußball und Handball, Hamburg 2017




