Hautveränderungen bei einer COVID-19-Erkrankung und einem Post-COVID-Syndrom
Sowohl bei einer akuten SARS-CoV-2-Infektion als auch bei Long-/Post-COVID-Erkrankungen kann es zu Hautveränderungen kommen, die über einen längeren Zeitraum bestehen bleiben können. Die meisten bilden sich zurück und sind auf die Akutphase beschränkt. Beschrieben werden die häufigsten Hautmanifestationen, die im Rahmen einer SARS-CoV-2-Infektion auftreten können.
Zahlen und Fakten
Eine SARS-CoV-2-Infektion kann als Berufskrankheit nach der BK-Nummer 3101 anerkannt werden bei „Infektionskrankheiten, wenn der Versicherte im Gesundheitsdienst, in der Wohlfahrtspflege oder in einem Laboratorium tätig oder durch eine andere Tätigkeit der Infektionsgefahr in ähnlichem Maße besonders ausgesetzt war“[1] oder bei einem Arbeits- beziehungsweise Schulunfall. Die Zahl der BK-Verdachtsanzeigen und -Anerkennungen ist seit Beginn der Pandemie stark gestiegen. Bis Ende April 2022 hat die DGUV rund 366.000 Verdachtsanzeigen und Arbeits- und Schulunfälle im Zusammenhang mit einer COVID-19-Erkrankung erfasst, von denen mehr als die Hälfte als Versicherungsfälle anerkannt wurden.
Da sich im Rahmen einer SARS-CoV-2-Infektion bei fünf bis 20 Prozent der Patientinnen und Patienten auch Hautveränderungen ausbilden können, ist von einer hohen Anzahl der Versicherten mit COVID-19-bedingten Hauterscheinungen auszugehen.
Die meisten Hautmanifestationen bei SARS-CoV-2-Infektionen sind unspezifisch. Dies bedeutet, dass ähnliche Symptome im Zusammenhang mit Arzneimittel-Reaktionen und bei anderen Viruserkrankungen beobachtet werden können.
Klinische Hautmanifestationen einer SARS-CoV-2-Infektion
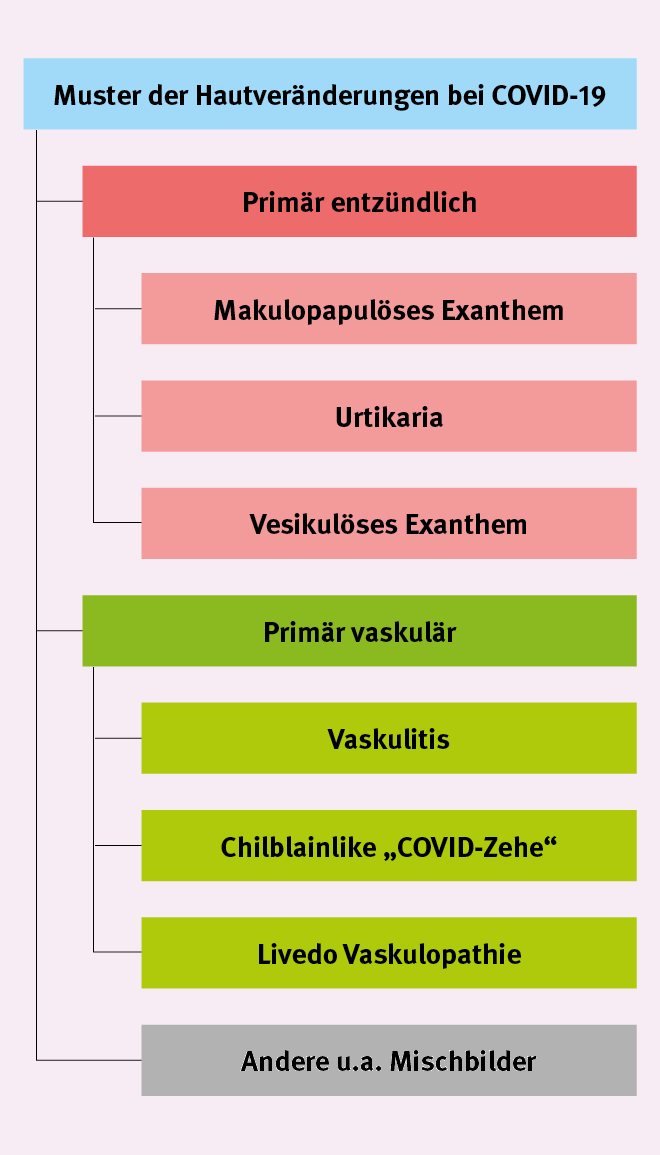
Hautveränderungen nach Virusinfektionen entstehen in der Regel in den sogenannten akuten (ein bis vier Wochen) beziehungsweise subakuten Phasen (vier bis zwölf Wochen nach einer SARS-CoV-2-Infektion). Die meisten Hauterscheinungen bilden sich in der Regel folgenlos zurück. Je nachdem, welche Strukturen der Haut betroffen sind, können sie in zwei Kategorien unterteilt werden (siehe Abbildung 1). Zum einen handelt es sich um primär entzündliche Hauterscheinungen mit überwiegender Hautbeteiligung wie Nesselsucht und Hautausschlag, sogenannte Exantheme, andererseits um Hautveränderungen, bei denen vor allem die hautversorgenden Gefäße (primär vaskulär) betroffen sind. Vor allem bei einer Gefäßbeteiligung können die Hautsymptome unter Umständen über Wochen bis Monate andauern. Hier stellen die sogenannten „COVID-Zehen“ eine der häufigsten Hautmanifestationen dar, die überwiegend bei jüngeren Patientinnen und Patienten auftreten. Besonders schwere COVID-19-Fälle mit ungünstiger Prognose sind mit Gefäßentzündungen (Vaskulitis) und thromboembolischen Gefäßverschlüssen assoziiert.
Kawasaki-like Disease und MIS-C
Im Rahmen einer COVID-19-Erkrankung können auch Manifestationen in Form von Kawasaki-like Disease (KD) und das vor allem bei Kindern verbreitete Multisystem Inflammatory Syndrome Associated with COVID-19 in Children (MIS-C) auftreten. Dieses Syndrom kann mit einer Herzmuskelentzündung und krankhafter Gefäßerweiterung mit dem Risiko einer darauffolgenden Blutung einhergehen. Diagnostisch hinweisend auf dieses Syndrom kann das Auftreten von bestimmten Hautsymptomen sein. Dazu gehören zum Beispiel Gesichts- und Körperrötungen, Augen- und Zungenentzündungen, Schuppungen unter anderem an den Händen und Füßen oder im Genitalbereich.
Long-/Post-COVID der Haut?
Eine der Folgen einer COVID-19-Erkrankung ist das sogenannte Long-/Post-COVID-Syndrom. Hierbei handelt es sich um eine verzögerte Genesung mit dem Andauern von Symptomen. Die verzögerte Genesung kann auch bei leichten klinischen Verläufen beobachtet werden. Für den Gesamtkomplex hat die Bundeszentrale für gesundheitliche Aufklärung (BZgA) in Zusammenarbeit mit dem Bundesministerium für Gesundheit (BMG) für Patientinnen und Patienten ein neues Informationsportal eingerichtet (www.longcovid-info.de). Für betroffene Versicherte besteht die Möglichkeit einer Untersuchung im Rahmen eines sogenannten Post-COVID-Checks oder auch einer stationären Rehabilitation in den Berufsgenossenschaftlichen Kliniken in Berlin, Bochum, Duisburg, Halle, Hamburg, Murnau und Tübingen beziehungsweise in der BG Klinik Bad Reichenhall.
In Zusammenhang mit dem Post-COVID-Syndrom können unterschiedliche Hautveränderungen auftreten. Hier stellt der Haarausfall das häufigste Symptom dar. Aktuelle Studien weisen darauf hin, dass hiervon Patientinnen und Patienten mit schweren Verläufen und nach Krankenhausaufenthalt besonders betroffen sind. Bei der Mehrheit der Betroffenen kommt es nach einigen Wochen bis Monaten wieder zu einem normalen Haarwachstum. Als Ursache müssen allerdings auch Medikamente, die während der Therapie einer COVID-19-Erkrankung eingesetzt werden, berücksichtigt werden.
Bei einer Long-/Post-COVID-Erkrankung kann es zudem zur Erstmanifestation oder auch Verschlimmerung einer bestehenden Autoimmunkrankheit mit oder ohne Hautbeteiligung kommen. Beispiele hierfür sind das atopische Ekzem, eine Psoriasis (Schuppenflechte), ein Lupus Erythematodes, eine Dermatomyositis, bei der das körpereigene Immunsystem sowohl die Haut als auch die Muskulatur angreift, oder auch eine rheumatoide Arthritis.
Berufsdermatologische Aspekte
Aus berufsdermatologischer Sicht kann der Nachweis eines kausalen Zusammenhangs zwischen der SARS-CoV-2-/COVID-19-Infektion und der Hautveränderung im Einzelfall eine besondere Herausforderung darstellen, da meistens mehrere differenzialdiagnostische Erwägungen in Betracht gezogen werden müssen. Die Fälle sind nicht immer gut dokumentiert und einige der Erkrankungen haben ohnehin eine hohe Prävalenz in der Allgemeinbevölkerung, von denen die beschriebenen Hautveränderungen abgegrenzt werden müssen. Bei einem klaren ursächlichen Zusammenhang der Hautveränderungen mit einer COVID-19-Erkrankung muss die Anerkennung einer BK-Nummer 3101 allein infolge der beschriebenen dermatologischen Veränderungen diskutiert werden. Die Bewertung der BK-Folgen sollte hier frühestens sechs Monate nach Beginn der Infektion erfolgen. In einigen Fällen wird eine multidisziplinäre Begutachtung überwiegend mit Fachgebieten der Arbeitsmedizin/inneren Medizin, Neurologie, Orthopädie notwendig sein.
Literatur
Gina, M.; Brüning, T.: Hautreaktionen bei COVID-19-Erkrankungen. In: IPA-Journal 2022 (1), S. 15–9.




